Факторы риска развития меланомы
В сентябре 2017 года я разместил в группе ВК пост про факторы риска, чем вызвал, на мой взгляд, неподдельный интерес подписчиков. В связи с этим, решил подробнее осветить эту тему в отдельной статье. Я пройдусь по основным факторам риска и дам максимально короткое и емкое разъяснение о каждом из них.
По данным американской организации NCCN (Национальной всеобщей онкологической сети) 2017 года, главными факторами риска развития меланомы считаются:
Мужской пол, возраст более 60 лет
При ближайшем рассмотрении все оказалось намного сложнее, чем утверждение, что «мужчины болеют меланомой чаще женщин». Заболеваемость меланомой у мужчин старше 50 лет действительно выше. Однако до этого возраста чаще болеют – женщины.
Некоторые исследователи объясняют это тем, что молодые женщины посещают солярий с большей периодичностью, чем мужчины. Связь с беременностью и рождением детей не подтверждена. В то же время, для женщин, которые родили первого ребенка после 30 лет, риск меланомы выше на 10 % [1].
К сожалению, предположений о том, почему общий риск заболеть меланомой в течение всей жизни у мужчин в 1,5 раза выше, чем у женщин, мне найти не удалось. [1]
По поводу возраста нашел только статистические данные. Основная масса авторов пишет, что в возрасте 60 лет отмечается пик заболеваемости меланомой у мужчин.
Синдром множественных диспластических (атипичных) невусов
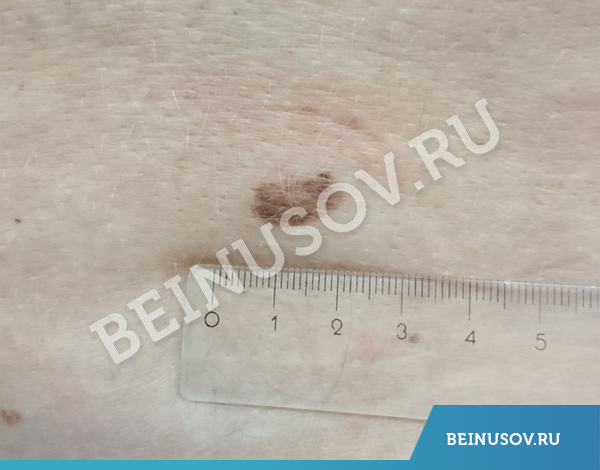
В двух крупных метаанализах (обобщение результатов большого числа исследований) отмечено, что риск возникновения меланомы возрастает прямо пропорционально количеству атипичных пигментных невусов.
Что такое атипичный невус? Это когда весь невус или его часть представлены в виде пятна, а также имеют три из этих признаков:
– нечеткая граница;
– размер 5 мм и более;
– разная окраска;
– неровный контур;
– покраснение кожи.
У человека с 5-ю атипичными невусами риск развития меланомы в 6 раз выше, чем у того, кто их не имеет. [3].
Наличие большого количества невусов на коже
Этот фактор риска подробно разбирается в статье.
Коротко отмечу, что с количеством родинок дело не обстоит так: «если родинок мало, то риска нет» – он есть, просто ниже, чем при большом количестве родинок. По данным того же метаанализа, что и в предыдущем пункте [3] – опасность растет прямо пропорционально количеству родинок.
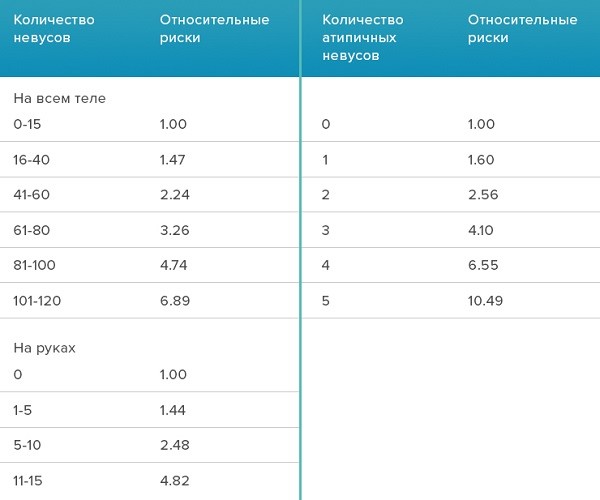
Повышенная чувствительность кожи к солнечному свету, склонность к быстрому сгоранию на солнце. Рыжие волосы, голубые глаза (первый фототип кожи по шкале Фицпатрика)
Решил объединить эти два признака в одном подзаголовке, т.к. они практически не встречаются по отдельности.

Здесь все просто – у людей с первым фототипом в коже больше пигмента феомеланина, который обладает более слабыми защитными свойствами, чем эумеланин. В результате действие солнечного света становится более разрушительным для организма этих людей. Человеку с такой кожей достаточно пробыть на солнце без солнцезащитного крема короткое время, чтобы получить серьезные ожоги. [4]
Многократные солнечные ожоги, солнечные ожоги до волдырей
Доказанные факты о солнечных ожогах и меланоме, которые необходимо знать.
1) Сгореть один раз по сценарию: «сгорел, кожа покраснела, поболела и облезла» – не страшно. Уверен, каждый из тех, кто читает эту статью, помнит у себя такой ожог.
2) Хуже получать такие ожоги регулярно.
3) Самый опасный вариант – ожоги до волдырей, особенно неоднократные и, особенно, в возрасте от 15 до 20 лет.
4) Для развития меланомы большее значение имеют кратковременные и интенсивные воздействия ультрафиолета («сильно сгорел в отпуске»), чем менее сильные и растянутые во времени («работал 20 лет асфальтоукладчиком»).
5) Не важно, когда человек получил ожог до волдырей – 30 лет назад или прошлым летом, риск будет повышен всю жизнь. [5]
Предраковые и раковые заболевания кожи: актинический кератоз, базалиома, плоскоклеточный рак кожи, онкологические заболевания в детстве
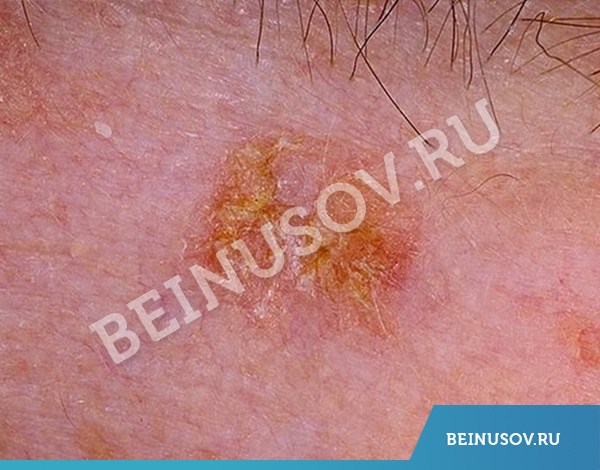
Наличие заболеваний, перечисленных в подзаголовке, говорит о том, что человек уже подвергался воздействию солнечного света. Следовательно, ДНК меланоцитов уже повреждена и имеет меньшую устойчивость к мутациям. Такие клетки с большей вероятностью станут предшественниками меланомы.
Могут ли одновременно или с промежутком появиться различные виды рака кожи? Могут. Более того, если на коже уже развилась одна злокачественная опухоль – вероятность появления других видов рака, в том числе меланомы, будет повышена. [6]
Онкологические заболевания в детском возрасте (саркома костей, лейкоз, лимфома, опухоль центральной нервной системы, опухоль Вильмса и неробластома) могут быть связаны с повышенным риском развития меланомы. [11]
Прием препаратов, подавляющих иммунитет, связанный с трансплантацией органов, костного мозга (речь в основном о глюкокортикоидах).
Пациенты, перенесшие трансплантацию органов, вынуждены длительно принимать глюкокортикоидные гормоны. Это необходимо для умеренного подавления иммунитета. В противном случае пересаженный орган будет отторгнут, т. к. разовьется аутоиммунная реакция. Такая терапия имеет еще один неприятный эффект – риск меланомы повышается. Меланома у таких пациентов протекает более агрессивно с меньшей 5-летней выживаемостью. [7]
Вопрос «принимать или не принимать», к сожалению, в этой ситуации не стоит. Отторжение пересаженного органа означает для пациента смерть более быструю, чем возможное развитие меланомы в будущем.
Иммунодефицит, связанный с ВИЧ или другими факторами (например, гепатитом В и С)
Здесь объяснение такое же, как и в предыдущем пункте – проблемы с иммунитетом напрямую связаны с повышенным риском развития меланомы. [8]
Редкие наследственные заболевания кожи, например, пигментная ксеродерма
Продолжительность жизни больных пигментной ксеродермой не превышает, как правило, 20 лет. Это заболевание характеризуется появлением на коже пятен, напоминающих веснушки, которые постепенно увеличиваются и сливаются. Кроме этого, отмечаются другие гормональные нарушения и дегенеративные изменения в нервной системе. Меланома развивается у таких пациентов в подавляющем большинстве случаев. [9]
Генетическая предрасположенность (полиморфизмы CDKN2A, CDK4, MC1R). Меланома у кровных родственников первой линии родства
По поводу генетической предрасположенности важно отметить, что выявление мутаций в указанных генах не всегда означает 100 % вероятность заболеть меланомой. Кроме этого, такие изменения могут быть связаны с раком поджелудочной железы. [10]
Частое посещение солярия
В исследовании DeAnn Lazovich и соавторов доказано, что если общее количество времени, проведенного в солярии, в течение жизни превышает 50 часов, то риск меланомы может быть увеличен в 3 (!!!) раза.

При проведении в солярии от 1 до 9 часов – риск развития меланомы возрастает на 46 %, от 10 до 19 часов – на 81 % (!!!)
Регулярное посещение солярия в течение длительного времени увеличивает риск заболеть меланомой. Это общепризнанный факт!
Не вижу смысла писать в этом разделе еще что-то. [12]
Отдельно отмечу, что риск возрастает в сопоставимых пропорциях как в соляриях с УФ-А, так и с УФ-В лучами.
Проживание в южных странах или в горной местности. Периодическое или эпизодическое сильное воздействие ультрафиолетового излучения, например, при сезонной работе или во время отпуска в южных регионах
Чем выше над уровнем моря находится местность, тем меньшее количество УФ-лучей задерживает озоновый слой атмосферы и тем больше риск получить ожог у человека, находящегося в этой местности. Та же ситуация с близостью к экватору – чем ближе, тем интенсивнее УФ-воздействие и опаснее. Здесь, думаю, все понятно и без ссылок.
Также напомню, что особенную опасность в горах представляет снег – он может отражать до 80 % УФ-лучей.
Хроническое воздействие ультрафиолетового излучения
Речь о тех, чья работа связана с пребыванием на солнце. Строители, сельхозработники, дорожные работники и люди других профессий, связанных с регулярным длительным воздействием ультрафиолета. Им нужно защищать кожу спецодеждой и специальными кремами, ничего другого пока не придумали.

У меня есть фактор риска! ЧТО ДЕЛАТЬ?
Первое и самое важное – отставить панику. Есть есть фактор риска, это еще не говорит о том, что меланома разовьется на 100 %. Наличие одного или более факторов риска всего лишь означает, что вам необходимо больше внимания уделять простым правилам профилактики меланомы:
1. Избегать длительного пребывания на солнце с 10 до 16 часов. При долгом пребывании на солнце до 10 и после 16 обязательно наносить на все открытые участки кожи солнцезащитный крем SPF-50. В солярий не ходить никогда.
2. При удалении любых образований кожи на широком основании обязательно требовать гистологическое исследование.
3. Полный самоосмотр кожных покровов проводить 1 раз в 6 месяцев с правилами ABCDE и «гадкого утенка».
4. Осмотр ВСЕЙ кожи у онколога с дерматоскопией проходить 1 раз в год.
Записаться на приёмСписок литературы:
1) Kurtis B. Reed, Jerry D. Brewer, Christine M. Lohse, Kariline E. Bringe, Crystal N. Pruitt, and Lawrence E. Gibson. Increasing Incidence of Melanoma Among Young Adults: An Epidemiological Study in Olmsted County, Minnesota.
2) Gandini S, Sera F, Cattaruzza MS, et al. Meta–analysis of risk factors for cutaneous melanoma: I. Common and atypical naevi. Eur J Cancer. 2005; 41:28–44. [PubMed: 15617989]
3) Olsen CM, Carroll HJ, Whiteman DC. Estimating the attributable fraction for cancer: A metaanalysis of nevi and melanoma. Cancer Prev Res (Phila). 2010; 3:233–245. [PubMed: 20086181]
4) Mitra D1, Luo X, Morgan A, Wang J, Hoang MP, Lo J, Guerrero CR, Lennerz JK, Mihm MC, Wargo JA, Robinson KC, Devi SP, Vanover JC, D'Orazio JA, McMahon M, Bosenberg MW, Haigis KM, Haber DA, Wang Y, Fisher DE. An ultraviolet–radiation–independent pathway to melanoma carcinogenesis in the red hair/fair skin background. Nature. 2012 Nov 15;491(7424):449–53. doi: 10.1038/nature11624. Epub 2012 Oct 31.
5) Wu S, Han J, Laden F, Qureshi AA. Long–term ultraviolet flux, other potential risk factors, and skin cancer risk: a cohort study Cancer Epidemiol Biomarkers Prev. 2014 Jun;23(6):1080–9. doi: 10.1158/1055–9965.EPI–13–0821.
6) Wheless L, Black J, Alberg AJ. Nonmelanoma skin cancer and the risk of second primary cancers: a systematic review. Cancer Epidemiol Biomarkers Prev. 2010 Jul;19(7):1686–95. doi: 10.1158/1055–9965.EPI–10–0243. Epub 2010 Jun 22.
7) Vajdic CM, Chong AH, Kelly PJ, Meagher NS, Van Leeuwen MT, Grulich AE, Webster AC.
Survival after cutaneous melanoma in kidney transplant recipients: a population–based matched cohort study. Am J Transplant. 2014 Jun;14(6):1368–75. doi: 10.1111/ajt.12716. Epub 2014 Apr 14.
8) Risk of melanoma in people with HIV/AIDS in the pre– and post–HAART eras: a systematic review and meta–analysis of cohort studies. Olsen CM, Knight LL, Green AC. PLoS One. 2014 Apr 16;9(4):e95096. doi: 10.1371/journal.pone.0095096. eCollection 2014. Review.
9) Kraemer KH, Lee MM, Scotto J. Xeroderma pigmentosum. Cutaneous, ocular, and neurologic abnormalities in 830 published cases. Arch Dermatol. 1987 Feb;123(2):241–50.
10) Udayakumar D, Tsao H. Melanoma genetics: an update on risk–associated genes. Hematol Oncol Clin North Am. 2009; 23:415–429. vii. [PubMed: 19464594] Authors review genes of variable risk implicated in CMM, most notably CDKN2A.
11) Pappo AS, Armstrong GT, Liu W, et al. Melanoma as a subsequent neoplasm in adult survivors of childhood cancer: A report from the childhood cancer survivor study. Pediatr Blood Cancer. 2012
12) Indoor tanning and risk of melanoma: a case–control study in a highly exposed population.
Lazovich D1, Vogel RI, Berwick M, Weinstock MA, Anderson KE, Warshaw EM. Cancer Epidemiol Biomarkers Prev. 2010 Jun;19(6):1557–68. doi: 10.1158/1055–9965.EPI–09–1249. Epub 2010 May 26.
Другие статьи:
- Онкомаркер S100 при меланоме - стоит ли сдавать?
- Частые вопросы: что можно и что нельзя делать перед и после удаления родинки
- Бритье, эпиляция и татуировки при наличии родинок
- Почему важно выявить меланому на ранней стадии
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
|
Александра
|
|
Спасибо за статью. Подскажите, а к риску приводят только солнечные ожоги или ожоги от огня тоже повышают риск?
|
|
Дмитрий Бейнусов
|
|
От огня - нет.
|

