Изменения в родинке - симптом меланомы?
Предисловие от Д.С.
Сегодня я хочу предложить вашему вниманию перевод публикации очень интересного исследования. Основной смысл работы и того, что я публикую ее на своем сайте, – показать, что:
- Доброкачественные невусы могут меняться со временем.
- В подавляющем большинстве случаев эти изменения не связаны с меланомой.
Если статья покажется вам скучной (а это вполне может быть) – смело переходите к заключению, там отражена самая суть.
Поехали!
Maria Rotaru1), Angelica-Elena Nati2), Ioan Avrămoiu3), Florin Grosu4), Gheorghe Dan Mălăescu5) Digital dermoscopic follow-up of 1544 melanocytic nevi. Rom J Morphol Embryol. 2015;56(4):1467-72.
- Department of Dermatology, “Victor Papilian” Faculty of Medicine, “Lucian Blaga” University of Sibiu, Romania
- DermaTOP S.R.L., Sibiu, Romania
- PhD student, Department of Histology, University of Medicine and Pharmacy of Craiova, Romania
- Department of Histology, “Victor Papilian” Faculty of Medicine, “Lucian Blaga” University of Sibiu, Romania
- Department of Anatomy, Faculty of Nursing Tirgu Jiu, “Titu Maiorescu” University, Bucharest, Romania
Результаты наблюдения за 1 544 меланоцитарными невусами с помощью цифрового дерматоскопа
Аннотация
Дерматоскопия повышает точность диагностики меланоцитарных невусов. В случае выявления атипичных образований важно наблюдать за дерматоскопической картиной в динамике, чтобы на ранних стадиях определить изменения.
Мы наблюдали за группой пациентов с меланоцитарными невусами в динамике. С использованием дерматоскопии следили за размерами образований и дерматоскопическими паттернами, включая цвет и распределение пигмента. Частоту осмотров определяли исходя из типа меланоцитарного образования и жалоб пациента. При существенных изменениях делали эксцизионную биопсию и отправляли невус на гистопатологическое исследование.
В исследовании участвовали 92 пациента, большинство из которых женщины (56,5 %). Средний возраст – 29 лет. Всего наблюдали 1 544 меланоцитарных невуса – 27,4 % квалифицировали как атипичные, 72,6 % – как типичные. Средний период дерматоскопического наблюдения за невусом составил 14,1 месяца.
В период наблюдения изменились 35,5 % атипичных невусов и 22,5 % типичных невусов. У 31 % атипичных и 9,9 % типичных невусов выявили изменения цвета и распределения пигмента, новые дерматоскопические структуры появились в 12,7 % атипичных и 8,5 % типичных невусов. Существенные изменения зафиксировали в 3 % от общего числа невусов. Эти образования удалили и направили на гистопатологическое исследование. Патологи злокачественных изменений не зафиксировали.
В ходе исследования наблюдали за изменениями дерматоскопической картины в атипичных и типичных невусах. Дерматоскопическое наблюдение за меланоцитарными пигментными образованиями остается доступным методом для оценки характера изменений невуса. Дерматоскопия снижает риск пропустить злокачественную меланому в популяции.
Введение
Дерматоскопия увеличивает точность диагностики меланоцитарных пигментных образований, включая меланому. Это подтверждается многочисленными исследованиями [1–3]. Пациенты с множественными меланоцитарными невусами, особенно с атипичными, впервые описанными как меланоцитарные диспластические невусы (МДН) [4], или с синдром атипичных невусов подвержены высокому риску развития меланомы. Поэтому дерматоскопический мониторинг пигментных образований [5] для них необходим. С другой стороны, на естественную эволюцию невусов влияют физиологические периоды и состояния, например рост, половое созревание, беременность [6].
Известно, что у детей при дерматоскопии обычно выявляют глобулярные или гомогенные дерматоскопические паттерны. В дальнейшем в ходе наблюдения определяют смешанные паттерны – это в первую очередь характерно для больших невусов [7, 8]. У подростков и пациентов юношеского возраста часто определяют в невусах центральный ретикулярный дерматоскопический паттерн, окруженный скоплением пигментных глобул, говорящий о росте невуса [6, 9].
Фототип тоже оказывает влияние – степень пигментации невуса обычно коррелирует со степенью пигментации кожи [10] и с ее реакцией на естественное или искусственное УФ-облучение. PUVA-терапия или NV-UVB-терапия увеличивает степень пигментации невусов и количество пигментных глобул. Это особенно характерно для NV-UVB-терапии [11].
У большинства людей с меланоцитарными пигментными образованиями при дерматоскопии определяются типичные невусы. У приблизительно 7–18 % – множественные атипичные невусы [12] с повышенным риском развития меланомы. Риск увеличивается с увеличением количества атипичных невусов [13]. При дерматоскопическом наблюдении видно, что со временем типичные и атипичные меланоцитарные образования могут меняться.
В течение жизни человека образования проходят через циклы роста, структурных преобразований, стабильного состояния. В зрелом и пожилом возрасте может наблюдаться физиологический регресс невуса [6].
Пациенты с меланоцитарными пигментными образованиями обычно не отличают типичные невусы от атипичных. Часто люди считают опасными типичные папилломатозные невусы. При этом атипичные невусы, которые не возвышаются над кожей, пациенты не считают опасными и игнорируют.
В настоящее время существуют четкие дерматоскопические критерии [14], по которым можно заподозрить злокачественное перерождение образования, чтобы сделать эксцизионную биопсию для раннего выявления меланомы. Злокачественное перерождение пигментного образования невозможно предсказать. Но регулярное наблюдение невусов с использованием дерматоскопии помогает зафиксировать существенные изменения. Таким образом, дерматолог отвечает за точность диагностики. Наблюдение за атипичными невусами снижает число необоснованных удалений доброкачественных образований [15].
Цель нашего ретроспективного исследования – выделить с помощью дерматоскопии типы невусов у группы пациентов с множественными меланоцитарными образованиями, а также фиксировать изменения дерматоскопической картины в динамике в типичных и атипичных невусах.
Пациенты и методы
Участников исследования осматривали в период с 1 января 2008 года до 30 декабря 2012 года. В группу для динамического наблюдения попали пациенты, у которых в ходе первичного клинического осмотра зафиксировали множественные меланоцитарные образования.
В ходе исследования мы выполнили дерматоскопию 1 544 невусов и наблюдали их в динамике. Всех пациентов осматривал один и тот же дерматолог, использовавший дерматоскоп Heine Delta 20, подключенный к фотоаппарату Canon A570IS (почти как у меня, - прим. Д.С). Дерматоскопические снимки невусов с разрешением 3 072 на 1 728 пикселей загружали в архив. В ходе осмотра врач фиксировал расположение и тип невуса, с помощью дерматоскопа определял размер образования, дерматоскопические паттерны, цвет и распределение пигмента.
Мы дифференцировали невусы по наличию характерных для атипичных невусов дерматоскопических характеристик в соответствии с паттерн-анализом, предложенным Хубертом Пехамбергером с группой коллег [15]. Врач назначал повторные осмотры через разные промежутки времени. Интервалы зависели от типа меланоцитарного образования, наличия дерматоскопической атипии и жалоб пациента. В ходе каждого визита дерматолог полностью осматривал кожные покровы пациента, чтобы зафиксировать появление новых пигментных меланоцитарных образований.
Мы фиксировали изменения размеров, пигментации и цвета существующих невусов, а также изменение пигментной сети и появление новых дерматоскопических структур. Если врач определял существенные изменения в невусе, пациента направляли на эксцизионную биопсию. Участников исследования опрашивали, чтобы определить семейную историю меланомы. Пациентов, которые не являлись на осмотр, исключали из группы участников исследования.
При обследовании атипичных невусов были зафиксированы следующие дерматоскопические паттерны:
- Размер более 5 мм: 274 невуса (64,8 %).
- Ретикулярный паттерн: 202 невуса (47,7 %).
- Три цвета: 225 невусов (53,2 %).
- Центральная гиперпигментация: 159 невусов (37,6 %).
В ходе наблюдения в 150 атипичных невусах были отмечены дерматоскопические изменения (см. таблицу 3):
- размера: 19 невусов (4,5 %).
- пигментации и цвета: 131 невус (31 %).
- пигментной сети: 13 невусов (3,1 %).
- Появление новых дерматоскопических структур: 54 невуса (12,7 %).
При наблюдении за типичными невусами были зафиксированы следующие изменения (см. таблицу 3 и иллюстрации 3 – 5):
- размера: 32 невуса (2,8 %).
- пигментации и цвета: 111 невусов (9,9 %).
- пигментной сети: 1 невус (0,1 %).
- Появление новых дерматоскопических структур: 95 невусов (8,5 %).
Во время исследования мы зафиксировали значительные дерматоскопические изменения в 47 невусах. Это составляет 3 % от общего числа наблюдаемых образований. Пациентам рекомендовали сделать эксцизионную биопсию и гистопатологическое исследование невусов со значительными изменениями.
С помощью гистопатологического исследования в 15 случаях (1 %) подтвержден диагноз «атипичный невус», а в 32 случаях (2 %) подтвердился диагноз «типичный невус».
Результаты
В ходе исследования мы работали с 92 пациентами в возрасте от 5 до 64 лет: 52 женщины и девочки (56,5 %) и 40 мужчины и мальчики (43,5 %). Средний возраст пациентов 29,1 года, медианный возраст — 29,5 лет (иллюстрация 1).
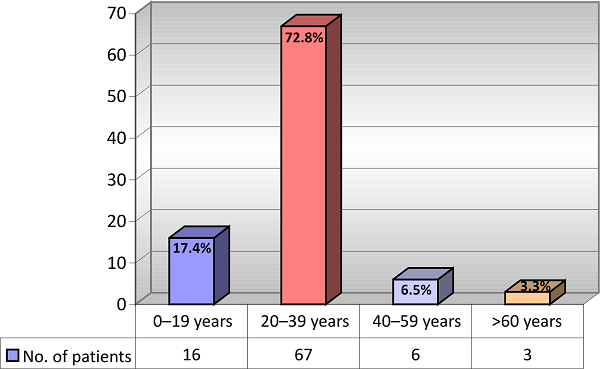
Рисунок 1: Распределение пациентов по возрастным группам
9,8 % имели отягощенный анамнез: у пяти пациентов (5,4 %) ранее была диагностирована меланома, а у 4 пациентов (4,4 %) меланома была у близких родственников.
Провели дерматоскопию 1 544 невусов. В среднем на одного пациента приходилось 16,7 образований. Работали с пациентами с общим количеством невусов от 1 до 33. 423 невуса (27,4 %) от общего числа квалифицировали как атипичные, а 1 121 (72,6 %) – как типичные.
Большая часть образований находилась на туловище: 1 209 (78,3 %). Остальные располагались:
- на конечностях – 295 (19,1 %);
- на лице – 34 (2,2 %);
- в акральной области – 6 (0,4 %).
Период наблюдения за пациентом зависел от особенностей и количества атипичных невусов, а также от жалоб (см. таблицу 1). Средний период наблюдения – 14,1 месяца, медианный – 12 месяцев. Минимальный срок наблюдения 1 месяц, а максимальный – 48.
Таблица 1: интервалы наблюдения по типам невусов
|
Общее количество |
1 месяц |
3 месяца |
6 месяцев |
12 месяцев |
24 месяца |
36 месяцев |
48 месяцев |
|
|
Атипичные |
423 (27,4 %) |
1 (0,2 %) |
12 (2,8 %) |
106 (25,1 %) |
203 (48 %) |
81 (19,2 %) |
20 (4,7 %) |
– |
|
Типичные |
1 121 (72,6 %) |
4 (0,4 %) |
7 (0,6 %) |
212 (18,9 %) |
600 (53,5 %) |
272 (24,3 %) |
23 (2 %) |
3 (0,3 %) |
Таблица 2: распределение атипичных невусов в соответствии с установленными дерматоскопическими характеристиками
|
Дерматоскопические характеристики |
Количество невусов и доля в процентах |
|
|
Дерматоскопические паттерны |
Ретикулярный |
202 (47,8 %) |
|
Глобулярный |
14 (3,3 %) |
|
|
Гомогенный |
74 (17,5 %) |
|
|
Смешанный |
133 (31,4 %) |
|
|
Распределение пигмента |
Равномерное |
102 (24,1 %) |
|
Центральная гиперпигментация |
159 (37,6 %) |
|
|
Центральная гипопигментация |
33 (7,8 %) |
|
|
Периферическая гиперпигментация |
68 (16,1 %) |
|
|
Периферическая гипопигментация |
2 (0,5 %) |
|
|
Мультифокальная гипопигментация |
20 (4,7 %) |
|
|
Мультифокальная гипопигментация |
39 (9,2 %) |
|
|
Цвет |
Два цвета |
44 (10,4 %) |
|
Три цвета |
225 (53,2 %) |
|
|
Четыре цвета |
154 (36,4 %) |
|
|
Размер |
≤ 5 мм |
149 (35,2 %) |
|
> 5 |
274 (64,8 %) |
Таблица 3: дерматоскопические изменения по типам невусов
|
Тип изменения |
Вид изменения |
Время фиксации и количество атипичных/типичных невусов с изменениями |
||||||
|
1 месяц |
3 месяца |
6 месяцев |
12 месяцев |
24 месяца |
36 месяцев |
48 месяцев |
||
|
Изменение размеров |
Симметричное увеличение |
0/1 |
1/3 |
2/9 |
3/3 |
1/1 |
||
|
Асимметричное увеличение |
0/1 |
3/5 |
7/7 |
2/1 |
0/1 |
|||
|
Изменение пигментации и цвета |
Симметричная акцентуация пигментации и цвета |
1/0 |
2/1 |
5/9 |
4/9 |
|||
|
Асимметричная акцентуация пигментации и цвета |
2/0 |
12/1 |
23/16 |
7/8 |
6/0 |
0/1 |
||
|
Симметричная депигментация |
1/1 |
3/1 |
11/15 |
2/6 |
1/0 |
0/1 |
||
|
Асимметричная депигментация |
2/0 |
15/10 |
22/15 |
12/14 |
0/3 |
|||
|
Изменения пигментной сети |
1/0 |
1/0 |
4/1 |
6/0 |
1/0 |
|||
|
Появление новых дерматоско-пических структур |
Появление серо-голубых зон |
1/0 |
6/0 |
12/1 |
2/2 |
0/1 |
||
|
Появление белых зон |
1/0 |
4/1 |
5/0 |
|||||
|
Появление красных зон |
0/1 |
0/3 |
0/21 |
0/22 |
0/1 |
|||
|
Появление периферических точек и глобул |
0/1 |
2/0 |
6/10 |
3/7 |
||||
|
Появление центральных точек и глобул |
1/2 |
4/4 |
1/3 |
0/1 |
||||
|
Появление периферических и центральных точек и глобул |
3/7 |
3/7 |
||||||
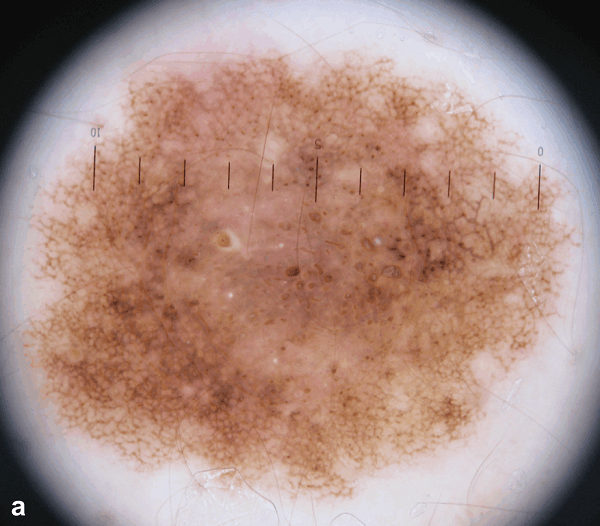
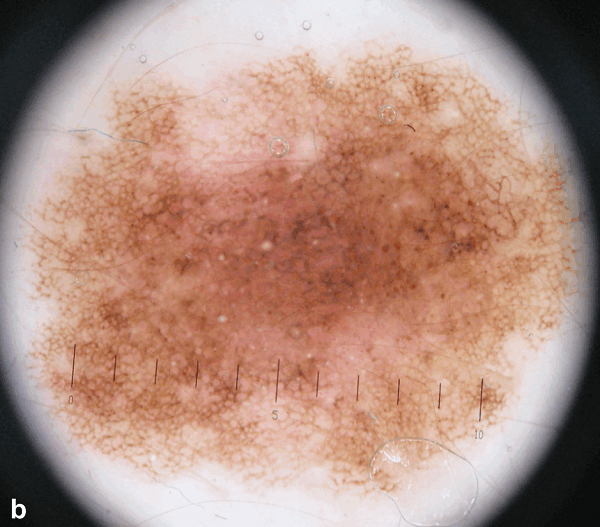
Рисунок 2: Первичный осмотр (a) и повторный осмотр через три месяца b. Зафиксирована асимметричная депигментация, изменения пигментной сети и появление розово-красных структур
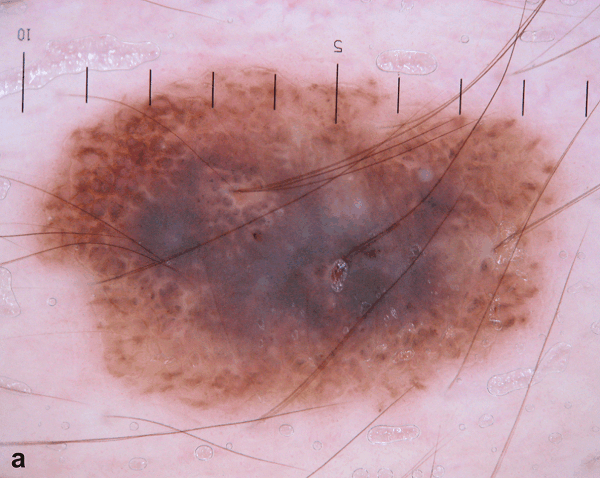
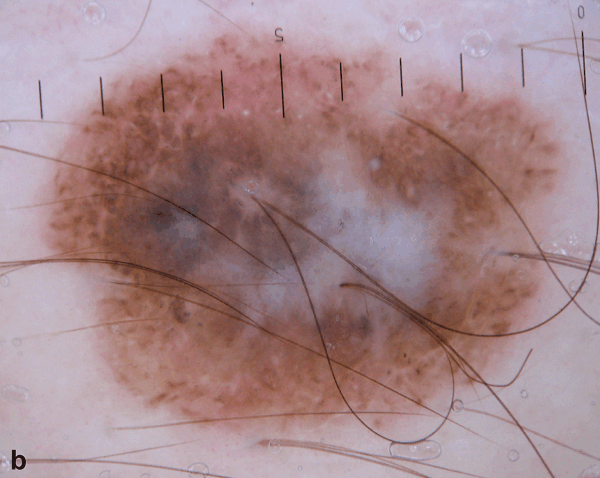
Рисунок 3: Первичный осмотр (a) и осмотр через 12 месяцев (b). Зафиксировано появление белой и серо-голубой структур (зон регресса)

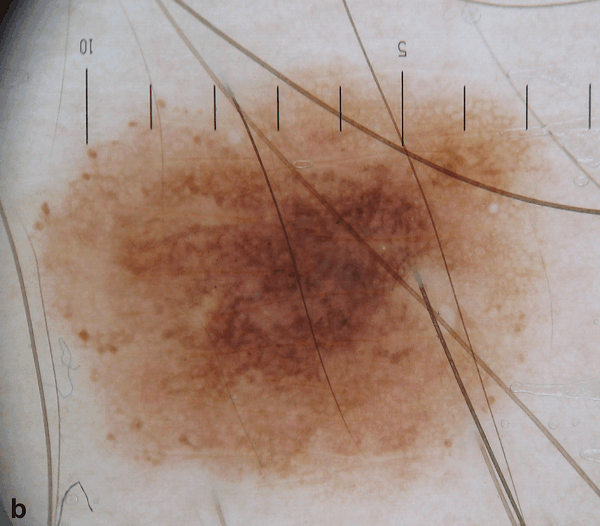
Рисунок 4: Первичный осмотр и осмотр через 12 месяцев. Зафиксировано исчезновение периферических коричневых глобул и увеличение размера
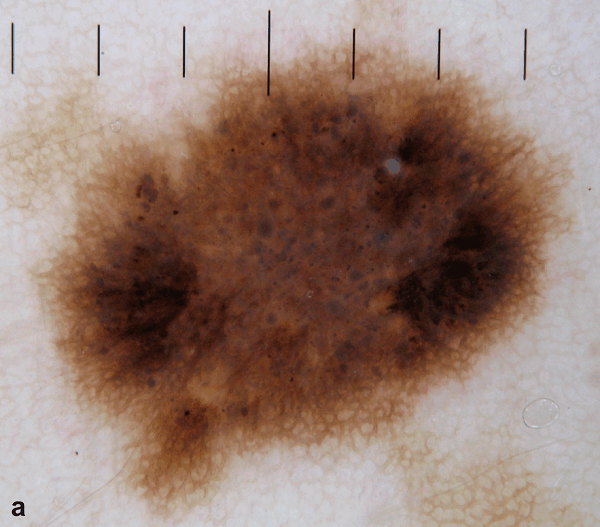
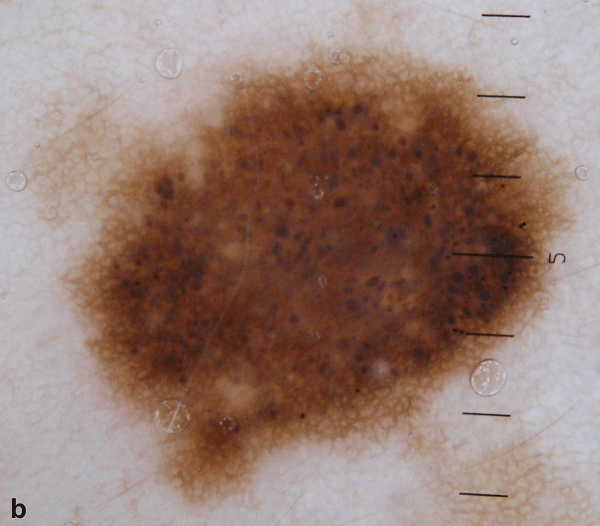
Рисунок 5: Первичный осмотр (a) и осмотр через три месяца (b). Зафиксирована асимметричная депигментация и гомогенизация пигментной сети
Дискуссия
В некоторых случаях возникают сложности клинического дифференцирования доброкачественных и злокачественных образований [17]. Но внедрение в практику дерматоскопии увеличило точность диагностики меланоцитарных образований кожи.
Дерматоскопия приблизила дерматологический клинический осмотр к дермапатологии. С помощью дерматоскопа врач может фиксировать морфологические структуры, которые необходимы для понимания механизмом невогенеза [18]. Метаанализ 27 исследований показал, что дерматоскопия повышает точность диагностики меланомы на 49 % по сравнению с клиническим осмотром без дерматоскопа [3].
Некоторые исследования подтверждают, что у человека со 100–115 невусами риск развития меланомы в 7–12 раз выше, чем у человека с 10–15 невусами. Кроме того, если есть пять атипичных невусов, риск развития меланомы в шесть раз выше по сравнению с тем, у кого атипичных невусов нет [13].
В нашей работе мы руководствовались предположением, что большое количество невусов у пациента, особенно атипичных, говорит о повышенном риске развития меланомы [13, 19–21]. И регулярный осмотр с дерматоскопом выявляет злокачественное перерождение невуса в меланому in situ на ранней стадии.
С другой стороны, у пациентов, которые самостоятельно обращаются к дерматологу, в большинстве случаев преобладают типичные невусы [12]. Исключение – пациенты с синдромом атипичных невусов. В ходе исследования мы осмотрели 92 пациента с 1 544 невусами, причем предварительно не выбирали участников исследования по наличию или отсутствию атипичных невусов.
Характеристики участников исследования:
- женщины (56,5 %);
- средний возраст 29,1 год;
- средний период наблюдения 14,1 месяца (от 1 до 48 месяцев).
Эти данные в целом совпадают с данными участников похожих исследований. Например, в исследовании Киттлер и коллег, в ходе которого врачи наблюдали 1 612 типичных невусов, большинство участников (55,6 %) тоже женщины. Средний возраст 34,2 года, средний период наблюдения 11,4 месяца (от 1 до 23 месяцев). [22]
Шиффнер и коллеги [23] обследовали 272 меланоцитарных невуса. Среднее время наблюдения 24 месяца (от 4 до 45 месяцев). Средний возраст участников – 28 лет. Большинство пациентов (54 %) – женщины.
Из 1 544 обследованных нами невусов 27,4 % квалифицированы как атипичные. Для большинства обследованных образований мы рекомендовали повторную дерматоскопию через 12 месяцев. При осмотре некоторых невусов с положительным симптомом «гадкого утенка» рекомендовали повторную дерматоскопию через три или шесть месяцев.
Пациенты по-разному относились к образованиям. Наиболее тревожных участников исследования мы приглашали на повторный осмотр через месяц после первичного. Максимальный интервал между первичным и повторным осмотром составил 36 месяцев для атипичных невусов (4,7 % от общего количества).
Максимальный интервал для типичных невусов – 48 месяцев (0,3 % от общего числа). Это подтверждает, что срок повторного осмотра в большей степени зависит от отношения пациента к проблеме и от его страхов, чем от рекомендаций дерматолога.
Из 423 атипичных невусов в 150 или 35,5 % образований зафиксированы одно или несколько дерматоскопических изменений. Это были:
- изменение размера 19 невусов (4,5 %);
- изменение пигментации и цвета 131 (31 %);
- изменение пигментной сети 13 (3,1 %);
- появление новых дерматоскопических структур 54 (12,7 %).
В исследовании Фиркле и коллег от 2013 года [24] получены другие данные. Из 1 027 невусов с высоким риском злокачественного перерождения дерматоскопически изменились 49,9 % против 35,5 % по результатам нашего исследования. Цвет и пигментация изменились в 42,3 % против 31 % по нашим данным.
В исследовании Фиркле и коллег выделены два важных условия. Во-первых, 46,6 % участников имели личную историю меланомы. В нашем исследовании участников с личной или семейной историей только 9,8 %. Во-вторых, у 86 % участников исследования Фиркле и коллег были повторные солнечные ожоги в анамнезе.
Воздействие УФ-В излучения может приводить к морфологическим изменениям невусов, в первую очередь к изменению цвета и пигментации [11, 25]. По данным нашего исследования, это наиболее характерно для атипичных невусов, чем для типичных (31 против 9,9 %). Пациенты не исключали, что эти изменения появились после воздействия УФ-облучения.
Дерматоскопические изменения зафиксировали в 206 (22,5 %) типичных невусах. Это были:
- изменение размера – 32 (2,8 %);
- изменение пигментации и цвета – 111 (9,9 %);
- изменение пигментной сети – 1 (0,1 %);
- появление новых дерматоскопических структур – 95 (8,5 %).
Киттлер и коллеги [22] зафиксировали изменения размера в 5,3 % из 1 612 типичных невусов. Другие дерматоскопические изменения были найдены в 31,2 % невусов.
Мы зафиксировали значительные дерматоскопические изменения в 47 (3 %) невусах. Это совпадает с данными других исследований. Речь идет об изменении формы, размера, появлении очагов регресса и выявлении при эпилюминесцентной дерматоскопии других признаков, характерных для меланомы.
Особенного внимания заслуживает то, что при динамическом наблюдении 1 544 невусов мы не зафиксировали ни одного злокачественного образования. В похожих исследованиях получены следующие результаты:
- Киттлер и коллеги [14] диагностировали 8 меланом в ходе обследования 1 862 меланоцитарных невусов.
- Фиркле и коллеги [24] зафиксировали 11 меланом при обследовании 1 027 невусов.
Мы считаем, что результаты определяются разными типами невусов. У наших участников, средний возраст которых составлял 29,1 года, большая часть невусов относилась к типичным – мы не подбирали людей по наличию или отсутствию атипичных невусов.
Киттлер и коллеги [22] подбирали пациентов с атипичными невусами и повышенным риском злокачественного перерождения образований. Средний возраст участников исследования [24] составлял 40,4 года.
В 2003 году Шиффнер и коллеги [23] получили схожие с нашими результаты. Они обследовали 145 пациентов. 75 % участников отнесены к группе с низким риском развития меланомы, а 25 % вошли в группу с высоким риском. Исследователи наблюдали 272 невуса в течение 24 месяцев. Случаев меланомы не выявили.
Заключение
Дерматоскопический мониторинг пигментных меланоцитарных образований кожи помогает определить невусы с высоким риском перерождения в меланому. Также результатом дерматоскопии врач руководствуется при принятии решения об удалении невуса.
Дерматоскопия помогает выявить среди множественных меланоцитарных невусов образования де-ново, которые могут быть меланомой in-situ, ошибочно принятой за меланоцитарный невус.
Атипичные и типичные невусы могут меняться со временем, что подтверждено в ходе динамического наблюдения. Врач должен оценивать изменения и квалифицировать их как значительные или незначительные. Мы наблюдали 1 544 невуса и в ходе исследования зафиксировали изменения в 35,5 % атипичных и 22,5 % типичных невусов. Случаев меланомы не зафиксировали.
Конфликт интересов
Авторы заявляют, что не имеют конфликта интересов.
Записаться на приёмИсточниики
[1] Braun RP, Rabinovitz HS, Oliviero M, Kopf AW, Saurat JH. Dermoscopy of pigmented skin lesions. J Am Acad Dermatol, 2005, 52(1):109–121.
[2] Bafounta ML, Beauchet A, Aegerter P, Saiag P. Is dermoscopy (epiluminescence microscopy) useful for the diagnosis of melanoma? Results of a meta-analysis using techniques adapted to the evaluation of diagnostic tests. Arch Dermatol, 2001, 137(10):1343–1350.
[3] Kittler H, Pehamberger H, Wolff K, Binder M. Diagnostic accuracy of dermoscopy. Lancet Oncol, 2002, 3(3):159–165.
[4] Clark WH Jr, Tucker MA. Problems with lesions related to the development of malignant melanoma: common nevi, dysplastic nevi, malignant melanoma in situ, and radial growth phase malignant melanoma. Hum Pathol, 1998, 29(1):8–14.
[5] Silva JH, Sá BC, Avila AL, Landman G, Duprat Neto JP. Atypical mole syndrome and dysplastic nevi: identification of populations at risk for developing melanoma – review article. Clinics (Sao Paulo), 2011, 66(3):493–499.
[6] Zalaudek I, Docimo G, Argenziano G. Using dermoscopic criteria and patient-related factors for the management of pigmented melanocytic nevi. Arch Dermatol, 2009, 145(7): 816–826.
[7] Oliveria SA, Geller AC, Dusza SW, Marghoob AA, Sachs D, Weinstock MA, Buckminster M, Halpern AC. The Framingham school nevus study: a pilot study. Arch Dermatol, 2004, 140(5):545–551.
[8] Scope A, Marghoob AA, Dusza SW, Satagopan JM, Agero AL, Benvenuto-Andrade C, Lieb JA, Weinstock MA, Oliveria SA, Geller AC, Halpern AC. Dermoscopic patterns of naevi in fifth grade children of the Framingham school system. Br J Dermatol, 2008, 158(5):1041–1049.
[9] Zalaudek I, Grinschgl S, Argenziano G, Marghoob AA, Blum A, Richtig E, Wolf IH, Fink-Puches R, Kerl H, Soyer HP, Hofmann-Wellenhof R. Age-related prevalence of dermoscopy patterns in acquired melanocytic naevi. Br J Dermatol, 2006, 154(2):299–304.
[10] Zalaudek I, Argenziano G, Mordente I, Moscarella E, Corona R, Sera F, Blum A, Cabo H, Di Stefani A, Hofmann-Wellenhof R, Johr R, Langford D, Malvehy J, Kolm I, Sgambato A, Puig S, Soyer HP, Kerl H. Nevus type in dermoscopy is related to skin type in white persons. Arch Dermatol, 2007, 143(3):351–356.
[11] Kilinc Karaarslan I, Teban L, Dawid M, Tanew A, Kittler H. Changes in the dermoscopic appearance of melanocytic naevi after photochemotherapy or narrow-band ultraviolet B phototherapy. J Eur Acad Dermatol Venereol, 2007, 21(4): 526–531.
[12] Hofmann-Wellenhof R, Soyer HP. Atypical (dysplastic) nevus. In: Soyer HP, Argenziano G, Hofmann-Wellenhof R, Johr RH (eds). Color atlas of melanocytic lesions of the skin. 1st edition, Springer Verlag, Berlin–Heidelberg, 2007, 2010, 87–96.
[13] Gandini S, Sera F, Cattaruzza MS, Pasquini P, Abeni D, Boyle P, Melchi CF. Meta-analysis of risk factors for cutaneous melanoma: I. Common and atypical naevi. Eur J Cancer, 2005, 41(1):28–44.
[14] Kittler H, Pehamberger H, Wolff K, Binder M. Follow-up of melanocytic skin lesions with digital epiluminescence microscopy: patterns of modifications observed in early melanoma, atypical nevi, and common nevi. J Am Acad Dermatol, 2000, 43(3):467–476.
[15] Carli P, De Giorgi V, Crocetti E, Mannone F, Massi D, Chiarugi A, Giannotti B. Improvement of malignant/benign ratio in excised melanocytic lesions in the ‘dermoscopy era’: a retrospective study 1997–2001. Br J Dermatol, 2004, 150(4):687–692.
[16] Pehamberger H, Steiner A, Wolff K. In vivo epiluminescence microscopy of pigmented skin lesions. I. Pattern analysis of pigmented skin lesions. J Am Acad Dermatol, 1987, 17(4): 571–583.
[17] Gulia A, Brunasso AMG, Massone C. Dermoscopy: distinguishing malignant tumors from benign. Expert Rev Dermatol, 2012, 7(5):439–458.
[18] Zalaudek I, Catricalà C, Moscarella E, Argenziano G. What dermoscopy tells us about nevogenesis. J Dermatol, 2011, 38(1):16–24.
[19] Bataille V, Bishop JA, Sasieni P, Swerdlow AJ, Pinney E, Griffiths K, Cuzick J. Risk of cutaneous melanoma in relation to the numbers, types and sites of naevi: a case-control study. Br J Cancer, 1996, 73(12):1605–1611.
[20] Kelly JW, Yeatman JM, Regalia C, Mason G, Henham AP. A high incidence of melanoma found in patients with multiple dysplastic naevi by photographic surveillance. Med J Aust, 1997, 167(4):191–194.
[21] Tucker MA, Halpern A, Holly EA, Hartge P, Elder DE, Sagebiel RW, Guerry D 4th, Clark WH Jr. Clinically recognized dysplastic nevi. A central risk factor for cutaneous melanoma. JAMA, 1997, 277(18):1439–1444.
[22] Kittler H, Seltenheim M, Dawid M, Pehamberger H, Wolff K, Binder M. Frequency and characteristics of enlarging common melanocytic nevi. Arch Dermatol, 2000, 136(3):316–320.
[23] Schiffner R, Schiffner-Rohe J, Landthaler M, Stolz W. Longterm dermoscopic follow-up of melanocytic naevi: clinical outcome and patient compliance. Br J Dermatol, 2003, 149(1): 79–86.
[24] Fikrle T, Pizinger K, Szakos H, Panznerova P, Divisova B, Pavel S. Digital dermatoscopic follow-up of 1027 melanocytic lesions in 121 patients at risk of malignant melanoma. J Eur Acad Dermatol Venereol, 2013, 27(2):180–186.
[25] Hofmann-Wellenhof R, Wolf P, Smolle J, Reimann-Weber A, Soyer HP, Kerl H. Influence of UVB therapy on dermoscopic features of acquired melanocytic nevi. J Am Acad Dermatol, 1997, 37(4):559–563.
Другие статьи:
- Атипичные и диспластические невусы: нужно ли их удалять?
- Подногтевая меланома: признаки, стадии, фото
- Кератома: симптомы, лечение, профилактика
- Удаление бородавок в домашних условиях: обзор препаратов
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
|
Гость
|
|
Добрый день , у меня есть вопрос по поводу цвета. У меня сколько себя помню на животе была фиброэпительная родинка, похожая на бородавку телесного цвета, мягкая, из нее растут волосы. 4 года назад заметил на ней темного цвета полоски, не болела, не росла, ничего кроме этих вкраплений в родинке на тот момент не смущало, 4 года за ней наблюдал, никаких изменений, кроме того, что недавно эти вкрапления стали исчезать и вырос еще один волос, а те места где они были родинка имеет тот же телесный цвет, что и ее остальная часть, с чем это может быть связано? и стоит ли пугаться? Заранее спасибо
|
|
Дмитрий Бейнусов
|
|
Здравствуйте!
К сожалению, предоставленной Вами информации недостаточно. Чтобы мой ответ был максимально обоснован прошу Вас: 1) Ответить на вопросы анкеты, расположенной по этой ссылке: Анкету можно просто скопировать в поле для ввода текста и вписать ответы сразу после вопросов. 2) Прислать фото в соответствии с рекомендациями этой статьи: Хорошее фото - важнее анкеты, поэтому, если не получается сделать как в статье - лучше не тратить время и сразу показаться онкологу на очной консультации. 3) В связи с очень большим количеством вопросов, я отвечаю только по понедельникам. Для упорядочивания общения - пришлите, пожалуйста, анкету и фото в новую тему на форуме |
|
Гость
|
|
Здравствуйте доктор Бейнусов !
Скажите пожалуйста , касательно этой статьи и иллюстраций к ней - конкретно на фото невусов ( пар а/б) Во всех четырёх случаях нет фото меланомы ? Не очень поняла этот момент . Спрашиваю , потому как у ребёнка на невусе часто замечаю исчезновение / перемещение глобул, как на 3й сверху паре а/б . Онколог при осмотре сказал, что это норма у детей (6лет) и беспокоиться нечему , что невус спокойный с небольшими признаками дисплазии . Но меня эти точечки на невусе просто доводят до трясучки( |

